
Kératocône : Définition, symptômes et traitements
Le kératocône est une maladie de l'œil qui affecte la structure de la cornée, entraînant une baisse de la vision. Cette pathologie survient chez environ une personne sur 2 000. Elle apparaît généralement à l’âge de la puberté et progresse jusqu'au milieu de la trentaine.
Qu’est-ce que le kératocône ?
Kératocône : du grec kératos pour « cornée » et conus pour « cône ».
Par définition, le kératocône se caractérise par l'amincissement de la cornée et sa déformation en forme de « cône ». La cornée est la couche externe transparente située à l’avant de l’œil, devant l’iris et la pupille, on peut la comparer au « pare brise » de l’œil. La cornée centrale est constituée principalement d'eau et d'une protéine appelée collagène. Le collagène rend la cornée solide et flexible, et l'aide à conserver sa forme régulière et ronde. Une cornée saine focalise la lumière vers l’intérieur de l’œil et sur la rétine et permet d’obtenir une vision nette. Chez les patients atteints de kératocône, la vision est altérée, car la cornée se bombe pour prendre une forme de cône irrégulier.
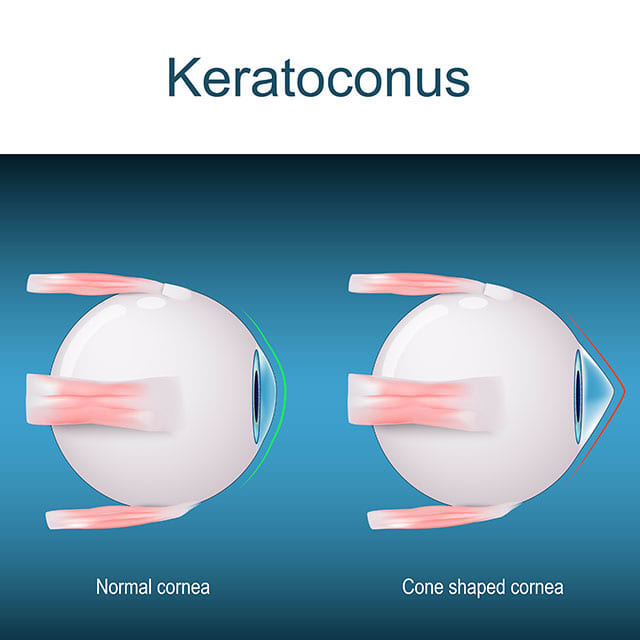
Le kératocône commence généralement à plus ou moins 13 ans et peut conduire à une évolution jusqu'à environ 30 ans. Il n'y a aucun moyen de prédire la vitesse à laquelle la maladie va progresser ni même si elle va progresser. Le kératocône affecte généralement les deux yeux, l'un étant plus sévèrement touché que l'autre.
Le kératocône postérieur est une pathologie cornéenne rare, considérée comme une anomalie du développement. Il peut prendre plusieurs formes : totale (keratoconus posticus generalia) ou localisée (keratoconus posticus circumscriptus). Le kératocône postérieur est souvent associé à d'autres maladies oculaires comme un glaucome, une anomalie de clivage, ou une atrophie de l'iris par exemple.
Quelles sont les causes du kératocône ?
Bien que le kératocône soit étudié depuis des décennies, il reste mal compris. La cause précise du kératocône est inconnue, mais les chercheurs estiment que des facteurs génétiques et environnementaux sont impliqués, contrairement à d’autres maladies ophtalmiques comme la dystrophie cornéenne, qui est une maladie à l’origine uniquement génétique héréditaire.
En effet, environ 1 personne sur 10 souffrant de kératocône a également un parent atteint de cette maladie. Des microtraumatismes, provoqués par les frottements oculaires en raison d’un terrain allergique, d’un trouble du comportement (TOC), de la présence de substances allergènes ou agressives pourraient également expliquer la déformation de la cornée.
Quels sont les symptômes du kératocône ?
De nombreux patients souffrant de kératocône ignorent qu'ils sont atteints de la maladie pendant que le centre de leur cornée s’amincit et forme une protubérance conique et irrégulière qui perturbe leur vision.
Les symptômes du kératocône apparaissent dans la plupart des cas à l’adolescence et sont les suivants :

- Éblouissement et halos autour des lumières ;
- Larmoiement ;
- La nuit, une acuité visuelle défaillante ;
- Irritation des yeux, fatigue visuelle et maux de tête associés à une douleur oculaire ;
- Sensibilité accrue à la lumière vive (photophobie) et à l'éblouissement, ce qui peut causer des problèmes pour la conduite de nuit ;
- Vision floue ou déformée ;
- Nécessité de changer fréquemment d'ordonnance pour les lunettes, car la myopie et/ou l’ astigmatisme sont anormalement évolutifs et l’astigmatisme est irrégulier ;
- Difficulté à corriger la vision par les lunettes et d’adaptation aux lentilles de contact souples.
Comment diagnostiquer le kératocône ?
Pour diagnostiquer le kératocône, votre ophtalmologiste ou ophtalmologue examinera vos antécédents médicaux et familiaux et procédera à un examen des yeux avec mesure de la vision. Selon le résultat, il pourra effectuer d'autres tests pour déterminer plus en détail la forme de votre cornée.
Les tests permettant de diagnostiquer le kératocône comprennent :
- L’examen à la lampe à fente, aussi appelée biomicroscopie : lors de cet examen, votre médecin dirige un faisceau lumineux vertical sur la surface de votre œil et utilise un microscope de faible puissance pour observer votre œil. Il évalue la forme de votre cornée et recherche d'autres troubles potentiels dans votre œil.
- La topographie cornéenne : il s'agit du moyen le plus précis dont on dispose pour diagnostiquer un kératocône précoce et de suivre sa progression. Une image informatisée est prise par un appareil, le topographe cornéen, et crée une carte détaillée de la forme de la cornée.
- La pachymétrie : ce test est utilisé pour mesurer les zones les plus fines de la cornée, couplé en pratique à la topographie cornéenne.
Certains ophtalmologistes utilisent la tomographie cornéenne pour mesurer l'épaisseur de la cornée (scanner en coupe de la cornée) quand la topographie n’est plus assez fiable dans les formes évoluées.
Quels sont les traitements du kératocône ?
Le traitement du kératocône est axé sur la correction de la vision d’une part, et sur la freination de la déformation cornéenne d’autre part. Les différents traitements dépendent du stade de la maladie.
La correction de la vision dans le kératocône comprend, dans les premiers stades, le port de lunettes pour traiter la myopie et l’astigmatisme. Au fur et à mesure que le kératocône progresse et s'aggrave, les lunettes ne sont plus capables de fournir une vision claire et les patients doivent porter des lentilles rigides à la place, qui corrigent bien mieux les irrégularités de la cornée.
Les lentilles rigides proposées sont soit des lentilles rigides conventionnelles, soit dans les stades plus avancés des lentilles rigides sclérales, de diamètre plus important, qui passent en pont au-dessus de la cornée et viennent s’appuyer sur le blanc de l’œil tout autour. Les progrès en matière de contactologie (adaptation des lentilles) et de tolérance des lentilles permettent aujourd’hui de corriger presque tous les kératocônes sans avoir recours à des traitements plus invasifs. L’adaptation de ces lentilles doit se faire par un professionnel qui connaît les particularités du kératocône.
Le deuxième volet du traitement du kératocône est la stabilisation de la déformation cornéenne.
Le premier des traitements est de stopper tout frottement oculaire ou toute position vicieuse où l’œil est « écrasé » contre votre bras, oreiller, literie pendant le sommeil.
Malgré cela, en cas de progression de la déformation cornéenne prouvée entre deux examens, on peut proposer une intervention nommée cross-linking du collagène cornéen. Cette technique consiste en l'application d'une solution de riboflavine sur l'œil, qui est ensuite activée par une lumière ultraviolette (UV) pendant plusieurs minutes. La solution activée par les UV provoque la formation de nouvelles liaisons de collagène par réaction chimique, qui permettent de rigidifier la cornée. Le cross-linking du collagène n’a pas pour but de redonner une meilleure vision mais de stopper l’évolution de la maladie. On peut parfois proposer de coupler ce traitement à un laser excimer de surface (PRK) pour diminuer l’irrégularité de la surface cornéenne.
Dans les stades avancés où l’adaptation des lentilles rigides n’est pas possible, deux traitements sont envisagés :
-
Les anneaux intracornéens : en cas d’impossibilité d’adapter des lentilles de contact cette solution peut être proposée. Des anneaux transparents en polymère, en forme d’arc de cercle (ou de C), sont alors implantés à l’intérieur de l’épaisseur de la cornée pour aplanir la surface de la cornée au centre, un peu comme des piquets de tente bien tendus permettrait de rendre le toit plat, permettant ainsi une meilleure vision. Cependant, le risque étant l’imprécision du résultat obtenu ils ne sont pas proposés en première intention. La mise en place de ces anneaux se fait par une intervention au laser femtoseconde qui dure environ 15 minutes.
-
La greffe de cornée : dans les cas où la transparence de la cornée a été perdue en cas de kératocône sévère, on peut proposer une remplacement de la cornée par celle d'un donneur. Il s’agit d’un don d’organe, il n’y a pas de compatibilité particulière à rechercher, la cornée étant un tissu dépourvu de vaisseaux sanguins. La récupération de la vision après une greffe totale de cornée prend plusieurs mois (au moins 1 an), et des collyres pour éviter un rejet du greffon sont prescrits au long cours. Aujourd’hui, de nouvelles techniques de greffes lamellaires ( KLAP : Kératoplastie Lamellaire Antérieure Profonde) permettent une récupération visuelle plus rapide (6 mois environ), et de diminuer le risque de rejets et de complications oculaires comme l’hypertension oculaire ou la survenue d’une cataracte. Dans presque tous les cas, des lunettes ou une lentille de contact sont nécessaires pour améliorer l’acuité visuelle après la greffe.
Cet article médical a été relu et validé par un médecin spécialiste en ophtalmologie au sein d’un établissement ELSAN, groupe leader de l’hospitalisation privée en France. Il a un but uniquement informatif et ne se substitue en aucun cas à l’avis de votre médecin, seul habilité à poser un diagnostic.
Pour établir un diagnostic médical précis et correspondant à votre cas personnel ou en savoir davantage et avoir plus d’informations sur votre pathologie, nous vous rappelons qu’il est indispensable de prendre contact et de consulter un médecin.
Vous trouverez ci-dessous, les praticiens ophtalmologues au sein des hôpitaux privés ELSAN, qui vous reçoivent en RDV près de chez vous, dans l’un de nos établissements.
Vos questions fréquemment posées :
Comment voit une personne avec un kératocône ?
En général les personnes qui ont un kératocône sont aussi astigmates et myopes. Un des symptômes de cette pathologie est la photophobie.
Comment soigner un kératocône ?
Le traitement d’un kératocône se fait par la correction de la vue et dépend du stade de la maladie. Il peut s’agir du port de lunettes ou de lentilles de contact. Il faut aussi cesser tout frottement oculaire. Malgré cela, en cas d’évolution de la maladie on propose un cross-linking du collagène cornéen. Enfin une greffe de cornée peut-être indiquée dans les stades très évolués.
Est-ce que le kératocône rend aveugle ?
En général le kératocône n'entraîne pas de cécité complète, mais il entraîne une dégradation et une distorsion de la vision selon le stade de la maladie (vision très floue).
Article écrit le 16/05/2022, vérifié par Dr Cyrielle Pelissier-Suarez, Ophtalmologue , à la Polyclinique Médipôle Saint-Roch
Nos ophtalmologues à proximité
Pathologies associées à la Ophtalmologie








